早期声門がん IMRT/VMAT
早期声門がんの標準治療
早期声門がんの治療では放射線療法 (RT)または手術が
標準治療である。
(旧T2a, T2bへの治療の論議は触れません)
RTと手術の
head-to-headの比較試験はないが、
両治療法とも5年局所制御は
約90–95%で同等である。
治療後の
音声の質に関しては同等ないし
僅かに放射線療法のほうがよいとされる。
現在 cTis, cT1aの声門がんに対する
経口的レーザー切除と放射線療法の
第3相多施設比較試験 (NCT04057209)が
進行中で音声の質についての結果が待たれる。
Conventional RT
Conventional RTについて
放射線療法の照射方法はJCOG0701で代表される
矩形の照射野で左右対向の
照射とすることが多い。
“Conventional”には
解剖学的目印をもとに
5 x 5 cm から 6 x 6 cm サイズの
照射野でRTを実施することが多い。
線量分割については、
寡分割照射がしばしば用いられ、
NCCN guidelinesでは1回2.25 Gy、
T1では28分割、T2では29分割としている。
日本では
NCCN同様もあれば、
JCOG0701で標準分割回数に対する
非劣性証明ができなかったものの
治療回数減少の利便性などのメリットから
1回2.4 Gy (T1: 25分割, T2: 27分割) も
オプション治療として使われる。
Conventional RTの懸念点
咽頭収縮筋、甲状腺、頸動脈への総線量から嚥下障害、誤嚥、甲状腺機能低下症、
脳血管イベントなどの晩期有害事象の
リスクが考えられる。
Stage0–IIの長期生存が多いことを考慮すれば
これら晩期毒性を軽減する
メリットは多分にある。
早期声門がんへのVMAT
現在 頭頸部がん放射線療法では大半でIMRT/VMAT (以下VMAT)を使用する。
その結果2D/3D時代よりも
急性、晩期毒性を軽減していることは
周知の事実である。
しかし、早期声門がんは
VMATではなく、3DCRTが用いられがちで、
取り残されている感がある。
CTV
VMAT開始にあたり解決すべきはCTVをどのように規定するかだろう。
従来 CTVを輪郭入力していたなら、
それでもいいだろう。
Anatomical approach
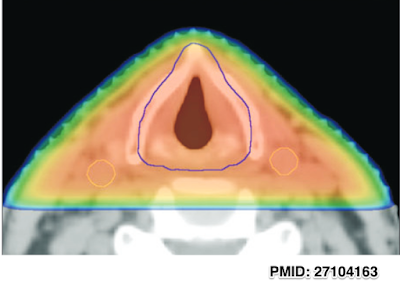
3DCRT同様 結果的にCTVがほぼ喉頭/下咽頭となるものがみられる。
テキスト
"Target Volume Delineation and Field Setup:
A Practical Guide for Conformal and Intensity-Modulated Radiation Therapy"では
CTVは声帯、仮声帯、前・後交連、披裂、披裂喉頭蓋ひだ、声門下を
含めるようにしている。
このテキストとは違いはあるが、
Anatomical approachを意識したpaperはみかける
(例 PMID: 27104163)。
Geometric approach
"International consensus guideline (PMID: 29180076)"では、T1では横断像では傍声門間隙、声帯前方の腫瘍であれば前交連、
前交連浸潤があれば反対側の声帯、声帯後方の腫瘍であれば
披裂軟骨の声帯突起を含める。
などとしている。。
cT1aの内視鏡手術による切除が患側でのみ
行われることを考えれば
geometric approachも自然な話だ。
最後に
早期声門がんのIMRT/VMATで 2000年代懸念されたことに (PMID: 17448864)IMRT/VMATがより時間を要したことがある。
これらは機器進歩により改善された。
前交連腫瘍への線量低下による
局所再発は避けたい事象であり、
計画での適切なPTVeval設定や
setupでの補正を心がけたい
しばしば脊椎弯曲の程度は
計画用CTと治療中の状態とでは異なる。
体輪郭変化や腫瘍変化がなくても adaptive planを
行うのも一手だろう。
CTVについては
anatomical approachなのか
geometric approachとするかを
それぞれの施設で意識的に
決定することが肝心である。
geometric approachだとCTVが小さく
健側の急な線量減少が気にかかるのであれば
simultaneous integrated boost (SIB)で
喉頭/下咽頭の線量カバーを図る試みもありかもしれない。